- [totale Serum-PSA-Konzentration (tPSA)]
[ Shariat SF, Scardino PT, Lilja H, 2008:
- "Es gibt keine tPSA-Schwelle im Altersbereich 62-91, unterhalb derer Prostatakrebs (PCa) mit hoher Spezifität ausgeschlossen werden kann."
- "Keine einzelne tPSA-Schwelle trennt Männer mit "bedeutendem" (hochgradigem,
großvolumigem) Krebs von solchen mit geringfügigem, möglicherweise unerheblichem Krebs."
- "Ähnlich wie Krebs überhaupt kann auch hochgradiger Krebs bei Männern mit niedriger tPSA-Konzentration auftreten."]
[ Receiver Operating Characteristics (ROC) und Verifikations-Verzerrung ("bias")
beim Test auf Prostatakrebs mit der totalen Prostata-spezifischen Antigen-Konzentration (tPSA) als Testparameter. Referenzstandard: Biopsie.]
[mehr PSA-ROCs, einschl. Proteomanalyse durch DiaPat)]
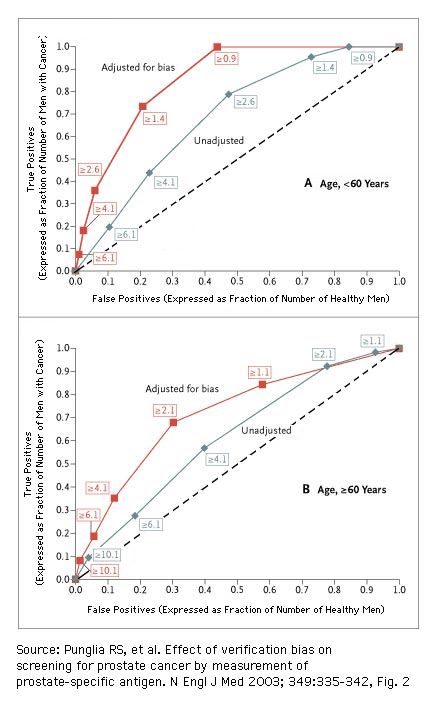
Nach Klicken auf die Abbildung erhält man eine Interpretation dieser ROCs.
Die Zahlen in den Kästen an den Kurven geben die tPSA-Schwellen ("Testschwellen") in ng/mL an.
Verification Bias
Man muß unterscheiden zwischen dem Test und dessen Verifikation an einem Referenzstandard: Hier ist
- Test: Bestimmung der tPSA,
- Verifikation: Biopsie (ungeachtet der Tatsache, daß es bessere Verifikationen gäbe).
Die Sensitivität und Spezifität eines Screeningtests sind statistisch verzerrt ("haben Bias"), wenn der Krankheitsstatus nicht bei allen getesteten Männern (durch Biopsie) verifiziert wird, also die Entscheidung zur Biopsie davon abhängig gemacht wird, was der tPSA-Test ergeben hat. (Details).
Korrektur auf verification bias vergrößert signifikant die Fläche unter der ROC-Kurve (AUC), d.h. die diagnostische Leistungsfähigkeit des tPSA-Tests. (Punglia et al., 2003, Fig. 2)
- AUC = 0.86 nach Korrektur, 0.69 vor Korrektur, P < 0.001, für Männer unter 60 Jahren;
- AUC = 0.72 nach Korrektur, 0.62 vor Korrektur, P < 0.008, für Männer von mindestens 60 Jahren;
[Ergänzende Erklärung zur ROC:
|
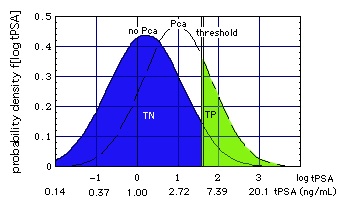 Abbildung "Lognormal a"
Abbildung "Lognormal a": Lognormale Verteilung f[log tPSA] = f[x, 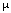 , ,  ] ] of tPSA.
Pca = Population mit Prostatakrebs, no Pca = Population ohne Prostatakrebs, beide Population haben einen normalen Tastbefund (DRE). Ein beliebiger tPSA cut-off (threshold = Testschwelle) ist als vertikale Doppellinie dargestellt.
- Sensitivität ist die Fläche TP unter der Wahrscheinlichkeitsdichte-Verteilungskurve f für Pca rechts von der Schwelle.
- Spezifität ist die Fläche TN unterhalb der "no Pca"-Verteilung links von dieser Doppellinie.
Die Fläche unter jeder Verteilung ist 1.
Daten: Wahrscheinlichkeitsdichte-Verteilungen nach Punglia et al, 2006 (im cache). Referenz-Standard: Biopsie
|

Abbildung und Film: "Lognormal b": Receiver Operating Characteristic (ROC) für die lognormalen tPSA-Verteilungen f (Abbildung oben). tPSA-Werte an der ROC geben die Lagen der Schwellen an (Punglia et al, 2006, im Cache). (Konstruktion der ROC aus den Verteilungen f)
Standbild
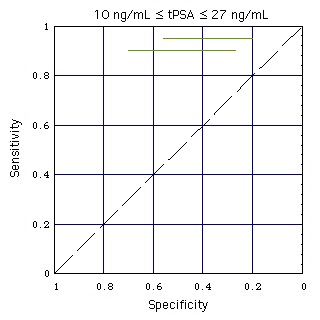
- Abbott-Testkit allein:
Im abgebildeten Standbild stellen die horizontalen schwarzen Striche den Spezifitäts-/Sensitivitätsbereich des Abbott-Testkits bei einer Patientenpopulation mit hohem tPSA (10 ... 27 ng/mL) dar.
Wo der Testkit-Bereich die gestrichelte Diagonale berührt, decken sich die lognormalen tPSA-Verteilungen der Kranken und Gesunden (wie die tPSA-Verteilungen für "increased sex" im grauen Teil dieser Abbildung). Das bedeutet: tPSA verliert bei hohen Konzentrationen seinen diagnostischen Wert.
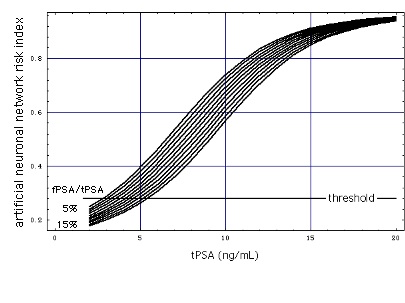
- Abbott-Testkit eingebettet in ANN:
Der im hier wiedergegebenen Standbild des Films farbig eingezeichnete Spezifitäts/Sensitivitätsbereich zeigt die Leistungsfähigkeit des im ANN eingebetteten Abbott-Testkits bei einer Patientenpopulation mit hohem tPSA (10 ... 27 ng/mL). ANN-Daten wie in Figure "ANN".
Die Einbettung des tPSA-Tests in das ANN verbessert die Leistungsfähigkeit des Tests, erkennbar an der Verschiebung des Spezifitäts/Sensitivitätsbereichs weg von der Diagonale.
Film: Sensitivität als Funktion von 1 - Spezifität
Horizontale Striche bei Sensitivität 0.9 und 0.95 markieren die Spezifitäts-/Sensitivitätsbereiche von 5 kommerziellen Testkits (Stephan et al., 2008, im Cache).
Bemerkenswert ist die stark verminderte Leistunsgfähigkeit des reinen tPSA-Tests oberhalb tPSA = 10 ng/mL (schwarze Striche liegen dicht an der Diagonalen, die der Ort ist, wo die Leistungsfähigkeit des Tests 0 ist).
Ein Grund dafür könnte eine deutliche Schwächung (tentative model) der Blut-Prostata-Schwelle bei tPSA > 10 ng/mL sein, die durch Pca herbeigeführt wird, aber in ähnlichem Ausmaß auch durch andere Effekte zustande kommen kann, wie Reizung durch erhöhte sexuelle Aktivität oder Infektion.
|
|
[Serum-PSA-Komplexe und -Verhältnisse: Test-Verbesserungen ablesbar in ROCs:
- Verhältnisse (z.B.) freie/totale PSA-Konzentration, PSA-Dichte (PSAD, im Cache)
- Komplexe (im Cache),
- PSA velocity (Änderung des tPSA pro Jahr, PSAV, ng/(mL yr))
- siehe auch "Screening for prostate cancer", Shariat SF, Scardino PT, Lilja H, 2008],
- [Serum-tPSA-Konzentration plus klinische Variablen: Nomogramme und artifizielles neuronales Netz (Charite, Berlin)
- Nomogramme
- Vorhersage von Krebsbefund bei Biopsie (im Cache), in Shariat SF, Scardino PT, Lilja H, 2008,
- Nomogram zur Vorhersage von indolentem Krebs, in Kattan et al., 2003 (darauf nimmt Bezug Weißbach L and Altwein J, im Cache)]
- Literaturanalyse, Shariat et al., 2008,
- Vergleich der ROCs, Abb. 3 & 4 of Shukla-Dave A et al., 2007,
- Prostate Cancer Nomograms, Memorial Sloan-Kettering Cancer Center Prediction Tools.
|
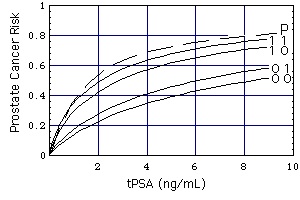
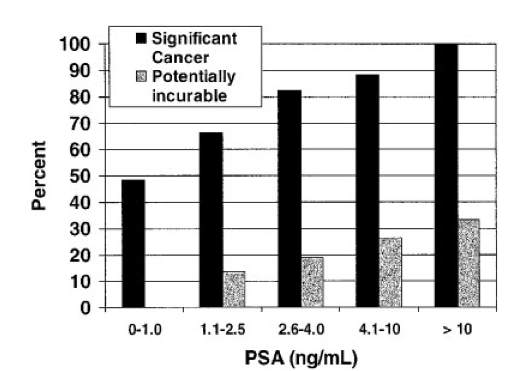
Risiko, bei Biopsie Prostatkrebs zu finden. (Quelle: University of Texas Health Science Center at San Antonio)
Curves 00, 01, 10, 11
Definition von "Prostate Cancer Risk": Nimm eine statistisch ausgewählte Probe von 100 Männern mit den Charakteristiken (tPSA, DRE, FAMHIST, PRIORBIOP). "Prostate Cancer Risk" = Anzahl der Männer mit Krebs in dieser Probe dividiert durch 100. "Prostate Cancer Risk" wird mithilfe des folgenden Nomogramms berechnet:
Prostate Cancer Risk = 1 / [1 + exp(-PCA)]
with
PCA = -1.7968 + 0.8488 * log(tPSA) - 0.4483 * PRIORBIOP + 0.9054 * DRE + 0.2693 * FAMHIST
Symbols
- PRIORBIOP
- = 0: Negative Biopsie in der Vergangenheit: Eine oder mehrere frühere Biopsien, alle negativ, keine frühere Diagnose auf Prostatakrebs.
- = 1: Positive Biopsie in der Vergangenheit: Irgendwann eine frühere positive Biopsie oder eine andere Diagnose auf Prostatakrebs.
- DRE, FAMHIST
Die Ziffern an den Kurven geben den Tastbefund (DRE, linke Ziffer) und FAMHIST (rechte Ziffer).
- DRE
- =0: normaler Tastbefund,
- =1: abnormaler Tastbefund.
- FAMHIST
- = 0: keine familiäre Vorbelastung durch Prostatakrebs,
- = 1: familiäre Vorbelastung durch Prostatakrebs.
Beachten: Dieser Nomogramm-basierte Rechner ist nur auf M&uaml;nner ohne vorhergegangene Prostatakrebsdiagnose anwendbar.
Kurve P wurde aus den lognormalen tPSA-Verteilungen f abgeleitet.
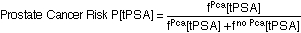
|
- [tPSA-Variabilität:
- biologisch bedingte Oszillationen (ohne Berücksichtigung der Hintergründe) von bis zu 20-30% im tPSA-Bereich 0.1-20 ng/mL, in Söletormos et al., 2005, Clin Chem 51 (8): 1342,
- tPSA-Konzentrationsvariationen infolge von sexueller Aktivität.
Anregung: Frage nach der Relaxation von tPSA bei Reduktion der sexuellen Aktivität: Im Samen befindet sich die millionenfache Menge des tPSA-Inventars im Blutserum (Shariat, Scardino, Lilja). Vielleicht ist die lange (mehrere Wochen dauernde) tPSA-Relaxation gegeben durch
- den metabolischen Abbau des tPSA-Inventars im Blutserum,
- die Reduktion der Produktionsrate.
Vielleicht ist bei der Relaxation das Gleichgewicht zwischen tPSA im Samen und tPSA im Blutserum nicht immer erhalten, tPSA im Blutserum also höher als dem Gleichgewicht entspräche.]
Eines der anspruchvollsten Charakteristiken des Prostata-Krebses ist die Variabilität seiner biologischen Aggressivität. Stanzbiopsie-Interpretationen auf der Basis der Gleason-Einteilung (Gleason score) sind nicht genau. Studien an radikal entfernten Prostaten fanden, daß solche Biopsie-basierten Gleason-Noten (Gleason grades) nur in
stimmten.
Daher ist eine Verbesserung sowohl der Tumor-Auffindung als auch der Einstufung seiner Aggressivität zwingend notwendig.
[Fine needle aspiration biopsy DNA ploidy status predicts grade shifting in prostate cancer (Ross et al. 1999).
- Die Sensitivität der Kern-Nadel-Biopsie (Stanzbiopsie) beim Auffinden von hochgradigem Tumor war 30% und die Spezifität war 86% (Referenzstandard ist die entfernte histologisch total vermessene Prostata)
- Die Sensitivität der DNA-Zytometrie an Feinnadel-Aspirationsbiopsieproben beim Auffinden von hochgradigem Tumor war 78% und die Spezifität war 96% (Referenzstandard ist wieder die entfernte histologisch total vermessene Prostata).
- JR Oppenheimer, 1996 "DNA Ploidy Analysis (in chache): DNA-Zytometrie ("DNA-Ploidie")-Analyse war wichtiger als Gleason-Note (Gleason grade) (Ross 1994). Diese letzte Studie zeigte
- ein 10-fach erhöhtes Risiko für Metastasierung und
- ein 3-fach erhöhtes Risiko für Ausbreitung aus der Prostata-Kapsel hinaus,
wenn die Feinnadel-Aspirationsbiopsieprobe nicht-diploide Chromosomenverteilung aufwies. Diese Resultate sind noch nicht in einer unabhängigen Studie bestätigt worden.
Mehr zur Krebsdiagnostik mit DNA-Ploidie (DNA-Cytologie)
- A. Boecking, Sanfte Krebsdiagnostik, Institut für Cytopathologie des Universitätsklinikums Düsseldorf, u.a. Wie finde ich qualifizierte Cytopathologen?
-
P. Duesberg, R. Li, D. Rasnick,
Aneuploidy Approaching a Perfect Score in Predicting and Preventing Cancer, Conference Held in Oakland, January 23-26, 2004, Cell Cycle 3:6, 823-828; June 2004. (im Cache)
- H. Al-Abadi, R. Nagel, Klinische Bedeutung der Zytologie und DNS-Zytometrie in der Therapie des Prostatakarzinoms, Verh. Dtsch. Ges. Zyt. 1995, 19:181-197
|
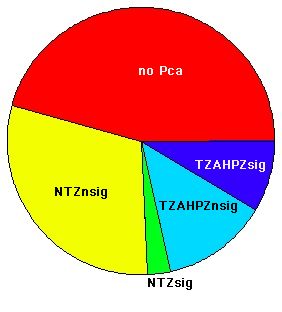
Vergleich der Auffindung von hochgradigem Tumor
mit
Stanzbiopsie-basierter histopathologischer (Gleason)-Benotung und
Feinnadel-Aspirations-Biopsie-basierter DNA-Ploidie Analyse
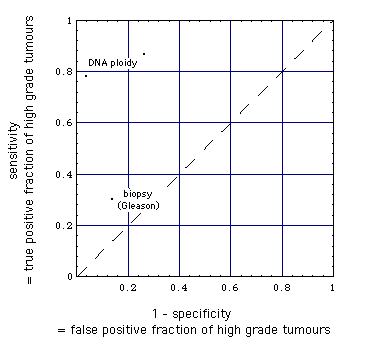
klick auf Bild, um auch "low-grade"-Krebs (Biopsie nach Gleason), MRT (MRI) und MRSI-Qualität zu sehen.
|
Der kombinierte Einsatz von Magnetresonanztomographie und Magnetresonanz-Spektroskopie
- verbessert das Auffinden von Tumoren innerhalb der peripheren Zone (Males et al. 2000, Scheidler et al, 1999, Obek et al. 1999).
- Beide, so wurde auch gezeigt, erhöhen die Spezifität der Lokalisation von Prostata-Krebs in der peripheren Zone, wenn auch mit mäßiger Übereinstimmung zwischen interpretierendem Personal (Scheidler et al, 1999).
- Vorläufige Berichte über Magnetresonanz-Spektroskopie-basierter Bewertung sind vielversprechend.
- Das Verhältnis von Cholin plus Creatin zu Citrat im Gewebe zeigt eine Korrelation mit der Gleason-Note (Gleason grade), wobei die Erhöhung von Cholin und die Erniedrigung von Citrat ein Anzeichen für erhöhte Krebs-Aggressivität ist. (Zakian et al. 2005).
- Es wurde auch gezeigt, daß metabolische und volumetrische Daten aus der Magnetresonanzspektroskopie mit der Gleason-Note (Gleason grade) bei pathologischer Untersuchung korrelieren (Zakian et al. 2005). Es wurde empfohlen, daß das maximale Verhältnis von Cholin plus Creanin zu Citrat kombiniert mit dem Tumor-Volumen aus Magnetresonanz-Spektroskopie als Index helfen soll zur Vorhersage der Tumor-Aggressivität. (Zakian et al. 2003).
MRT und Stanzbiopsie: Vergleich der Sensitivitäten und Spezifitäten
|
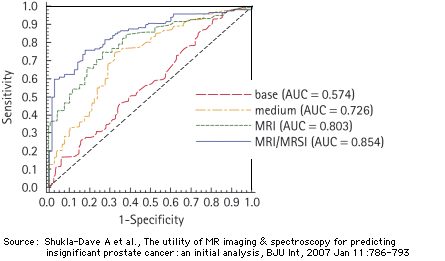
Vergleich des MRI- und MRI/MRSI-Modells mit zwei Modellen, welche eine Kombination der folgenden Test-Parameter verwenden (Referenz-Standard für alle Modelle ist die pathologische Untersuchung von Schnitten durch die total-entfernte Prostata).
- das Basis-Modell, dargestellt in Form eines klinischen Nomogramms (mathematische Form). Es berücksichtigt
- die totale PSA-Konzentration,
- das klinische Stadium (cT = T1, ..., T3),
- die primäre und sekundäre Gleason-Note (Gleason grade),
- das mittlere Modell berücksichtigt
- die totale PSA-Konzentration,
- das klinische Stadium (cT = T1, ..., T3),
- die primäre und sekundäre Gleason-Note (Gleason grade),
- den Prozentsatz von krebs-positiven Biopsieproben,
- das Prostata-Volumen zur Zeit der Magnetresonanzaufnahemn (MRI/MRSI).
Das MRI und das MRI/MRSI-Modell berücksichtigt 6 Test-Parameter:
- die totale PSA-Konzentration,
- das klinische Stadium (cT = T1, ..., T3),
- die primäre und sekundäre Gleason-Note (Gleason grade),
- den Prozentsatz von krebs-positiven Biopsieproben,
- das Prostata-Volumen zur Zeit der Magnetresonanzaufnahemn (MRI/MRSI),
- eine MRI oder MRI/MRSI-Note.
Patienten-Charakterisierung:
220 Patienten (cT-Stadium T1c oder T2a, Prostata-spezifisches Antigen-Konzentration <20 ng/mL, Biopsie-Gleason-Note 6, wobei 41% der Patienten unbedeutenden Krebs hatten. Unbedeutender Krebs wurde definiert auf Grund der Untersuchung der total-entfernten Prostata als Organ-begrenzter Krebs von < 0.5 cm3 ohne Zellstrukturen mit schwacher Abgrenzung zwischen den Zellen.
Quelle: Shukla-Dave A, Hricak H, Kattan MW, Pucar D, Kuroiwa K, Chen HN, Spector J, Koutcher JA, Zakian KL, Scardino PT, The utility of magnetic resonance imaging and spectroscopy for predicting insignificant prostate cancer: an initial analysis., BJU Int. 99(4):786-793 (April 2007)
Zum Vergleich: AUC mit Biopsie als Referenz-Standard für reine MRI ist 0.70 und für reine MRSI ist 0.63 (Costouros et al, 2007)
|
Weil die Gleason-Note (Gleason grade) eine wichtige Vorhersagegröße für das Patientenschicksal ist, dient diese Qualität der MRI und MRSI als Basis für eine Einbeziehung der MRI und/oder MRSI in die Auswertung vor einer Behandlung des Prostata-Krebses.
[Weiterführende Literatur, vorwiegend zur MR(S)I]
OW Brawley, DP Ankerst, IM Thompson, Screening for Prostate Cancer, CA A Cancer Journal for Clinicians, 2009 (Abstract, lokales Cache des gesamten Artikels)
D Beyersdorff, M Taupitz, B Winkelmann, T Fischer, S Lenk, SA Loening, B Hamm, 2002 "Magnetic resonance (MR), Patients with a History of Elevated Prostate-Specific Antigen Levels and Negative Transrectal US�0�5guided Quadrant or Sextant Biopsy Results: Value of MR Imaging" (in Cache), Radiology. 2002 Sep;224(3):701-6.
D Beyersdorff, A Winkel, B Hamm, S Lenk, SA Loening, 2005 "MR Imaging-guided Prostate Biopsy with a Closed MR Unit at 1.5 T: Initial Results" (im Cache), Radiology. 2005 Feb;234(2):576-81. Epub 2004 Dec 22.
PR Carroll, FV Coakley, and J Kurhanewicz, 2006 "Magnetic Resonance Imaging and Spectroscopy of Prostate Cancer" (im Cache), Radiology. 2006 Nov;241(2):546-53.
FG Claus, H Hricak, RR Hattery, 2004 "Pretreatment Evaluation of Prostate Cancer: Role of MR Imaging and 1H MR Spectroscopy" (im Cache), Radiographics. 2004 Oct;24 Suppl 1:S167-80.
FV Coakley, I Chen, A Qayyum, AC Westphalen, PR Carroll, H Hricak, M Chen and J Kurhanewicz, 2006
"Validity of prostate-specific antigen as a tumour marker in men with prostate cancer managed by watchful-waiting: correlation with findings at serial endorectal magnetic resonance imaging and spectroscopic imaging (im Cache), BJU Int. 2007 Jan;99(1):41-5.
NG Costouros, FV Coakley, AC Westphalen, A Qayyum, BM Yeh, BN Joe, J Kurhanewicz, "Diagnosis of prostate cancer in patients with an elevated prostate-specific antigen level: role of endorectal MRI and MR spectroscopic imaging, AJR Am J Roentgenol. 2007 Mar;188(3):812-6.
H Ito, K Kamoi, K Yokoyama, K Yamada, T Nishimura, "Visualization of prostate cancer using dynamic contrast-enhanced MRI: comparison with transrectal power Doppler ultrasound." (im Cache), Br J Radiol. 2003 Sep;76(909):617-24.
MW Kattan, JA Eastham, TM Wheeler et al., "Counseling men with prostate cancer: a nomogram for predicting the presence of small, moderately differentiated, confined tumors. J Urol 2003Nov;170(5):1792-7 (referred to by Weißbach L and Altwein J, in cache)
D Pucar, A Shukla-Dave, H Hricak, CS Moskowitz, K Kuroiwa, S Olgac, LE Ebora, PT Scardino, JA Koutcher, 2005 "Prostate Cancer: Correlation of MR Imaging and MR Spectroscopy with Pathologic Findings after Radiation Therapy - Initial Experience (im Cache), Radiology. 2005 Aug;236(2):545-53. Epub 2005 Jun 21
A Qayyum, FV Coakley, V Lu1, JD Olpin, L Wu, BM Yeh, PR Carroll and J Kurhanewicz, 2005 "Organ-Confined Prostate Cancer: Effect of Prior Transrectal Biopsy on endorectal MRI and MR Spectroscopic Imaging" (im Cache), AJR Am J Roentgenol. 2004 Oct;183(4):1079-83.
SF Shariat, PI Karakiewicz, N Suardi, MW Kattan, "Comparison of nomograms with other methodes for predicting outcomes in prostate cancer: a critical analysis of the literature", Clin Cancer Res 2008;14(14):4404-4407, July 15, 2008 (im Cache)
SF Shariat, PT Scardino, H Lilja, "Screening for prostate cancer: an update", Can J Urol 2008;15(6):4363-4374, December (im Cache)
A Shukla-Dave, H Hricak, SC Eberhardt, S Olgac, M Muruganandham, PT Scardino, VE Reuter, JA Koutcher, 2004 "Chronic Prostatitis: MR Imaging and 1H MR Spectroscopic Imaging Findings - Initial Observations" (im Cache), Radiology. 2004 Jun;231(3):717-24.
A Shukla-Dave, H Hricak, MW Kattan, D Pucar, K Kuroiwa, HN Chen, J Spector, JA Koutcher, KL Zakian, PT Scardino. 2007 "The utility of magnetic resonance imaging and spectroscopy for predicting insignificant prostate cancer: an initial analysis." (im Cache), BJU Int. 2007 Apr;99(4):786-93. Epub 2007 Jan 12.
KL Zakian, S Eberhardt, H Hricak, A Shukla-Dave, S Kleinman, M Muruganandham, K Sircar, MW Kattan, VE Reuter, PT Scardino and JA Koutcher, 2003 "Transition Zone Prostate Cancer: Metabolic Characteristics at 1H MR Spectroscopic Imaging�0�4Initial Results" (im Cache), Radiology. 2003 Oct;229(1):241-7. Epub 2003 Aug 14.
KL Zakian, K Sircar, H Hricak, HN Chen, A Shukla-Dave, S Eberhardt, M Muruganandham, L Ebora, MW Kattan, VE Reuter, PT Scardino and JA Koutcher, 2005 "Correlation of Proton MR Spectroscopic Imaging with Gleason Score Based on Step-Section Pathologic Analysis after Radical Prostatectomy" (im Cache), Radiology. 2005 Mar;234(3):804-14.
Anhang
T Primary Tumor
TX: Primary tumor cannot be assessed
T0: No evidence of primary tumor
T1: Clinically inapparent tumor not palpable or visible by imaging
T1a: Tumor incidental histologic finding in > 5% of tissue resected via TURP
T1b: Tumor incidental histologic finding > 5% of tissue resected via TURP
T1c: Tumor identified by needle biopsy (e.g., because of elevated PSA)
T2: Tumor palpable but confined within the prostate
T2a: Tumor involves half of a lobe or less
T2b: Tumor involves more than half a lobe, but not both lobes
T2c: Tumor involves both lobes
T3: Tumor extends through the prostatic capsule
T3a: Unilateral extracapsular extension
T3b: Bilateral extracapsular extension
T3c: Tumor invades the seminal vesicle(s)
T4: Tumor is fixed or invades adjacent structures other than the seminal vesicles
T4a: Tumor invades any of bladder neck, external sphincter or rectum
T4b: Tumor invades levator muscles and/or is fixed to the pelvic wall
N Regional Lymph Nodes
NX: Regional lymph nodes cannot be assessed
N0: No regional lymph nodes metastasis
N1: Metastasis in a single lymph node, 2 cm or less in greatest dimension
N2: Metastasis in a single lymph node, more than 2 cm but not more than 5cm in greatest dimension; or multiple lymph node metastases, none more
than 5 cm in greatest dimension
N3: Metastasis in a lymph node more than 5 cm in greatest dimension
M Distant Metastases
MX: Presence of distant metastasis cannot be assessed
M0: No distant metastasis
M1: Distant metastasis
M1a: Nonregional lymph node(s)
M1b: Bone(s)
M1c: Other site(s)
Die bislang vorliegenden Daten zur aktiven Überwachung lassen trotz fehlender randomisierter, kontrollierter Studien den Schluss zu, dass sich für den Arzt die Pflicht ergibt, seinen Patienten auf diese Möglichkeit [der aktiven Überwachung] hinzuweisen. Dass ein Umdenken bei der Behandlung des lokal begrenzten PCa stattgefunden hat, lässt sich auch an den aktuellen Leitlinien zur Therapie des PCa ablesen. In der Praxis aber findet dieses Umdenken - wenigstens in Deutschland - kaum Niederschlag. Denn trotz der eingangs dargelegten Stadienverschiebung hin zu immer früher diagnostizierten Tumoren nimmt die Anzahl der radikalen Prostatektomien stetig zu, und zwar vor allem in der Patientengruppe, die gemäß den Empfehlungen aller neuen Leitlinien für eine aktive Überwachung geeignet ist. Laut DRG-Statistik 2006 wird deutschlandweit bei Männern unter 70 Jahren in fast 69 % der Fälle eine RP durchgeführt. Dabei lässt sich beobachten, dass die Operationszahlen in den letzten Jahren stetig angestiegen sind. Das Krebsregister Brandenburg weist 2003 bis 2005 für Männer unter 70 Jahren mit der Tumorkategorie pT1 bis pT3 die folgenden Therapien nach:
- bei 70 % erfolgte eine radikale Prostatektomie
- bei 15 % ausschließlich eine Bestrahlung
- nur bei 15 % wurden defensive Strategien wie Hormontherapie, WW oder aktive Überwachung eingesetzt.
... zwei Drittel der erfassten PCa [Prostatakarzinome] sind den Stadien T1 oder T2 zuzurechnen und wären damit potenziell für eine aktive Überwachung geeignet [Bandemer-Greulich U, Wulff V, Marquaß S, Kindt B, "7.16 Prostatakarzinome (C61)" in Qualitätsbericht Onkologie 2009, Tumorzentrum Land Brandenburg e.V. und Qualitätskonferenz Onkologie (QKO), 2009 (im Cache)].
Aus Deutschland gibt es keine genaueren Daten, aus denen hervorgeht, wie viele PCa-Tumorpatienten ein Karzinom mit geringem Risiko aufweisen und damit für eine aktive Überwachung infrage kämen. Die beste derzeit verfügbare Datenquelle zum PCa ist die longitudinale Datensammlung von CaPSURE. Danach waren von über 10 000 Patienten, die zwischen 1989 und 2003 erfasst wurden,
- 29,7 % der Gruppe der "low risk"-Tumoren zuzuordnen, für die NICE die aktive Überwachung als erste Therapieoption empfiehlt.
- Während 1989/90 31 % dieser Risikogruppe zuzuordnen waren, stieg deren Anteil auf 47 % in den Jahren 2001/2002.
- Im selben Zeitraum ging der Anteil von "high risk"-Tumoren von 41 auf 15 % zurück.
Vor dem Hintergrund dieser Zahlen ist zu vermuten, dass auch in Deutschland unter den 69 % Prostatektomien bei Männern unter 70 Jahren viele Tumoren der "low risk"-Kategorie sind, die eine hervorragende Prognose haben.
Ziel bei der Behandlung des PCa sollte sein, jedem Betroffenen die Therapie zukommen zu lassen, die seinen persönlichen Bedürfnissen, seiner individuellen Krankengeschichte und der Biologie seines Tumors entspricht. Radikale, risikobehaftete Interventionen sollten erwogen werden, wenn sie zwingend sind und der Lebenszeitgewinn des Patienten die Risiken des Eingriffs rechtfertigt.
Die aktive Überwachung ist im Spektrum der Optionen diejenige Strategie, die es ermöglicht, Risiken abzuschätzen und Therapieentscheidungen in Ruhe zu treffen: Eine retrospektive, kontrollierte Studie mit 188 Teilnehmern (Evidenzgrad 2b) weist nach, dass eine um 26 Monate verzögerte Radikaloperation die Heilungschancen kleiner gut differenzierter Tumoren nicht verschlechtert, wenn sie
- der Kategorie T1c angehören,
- eine PSA-Dichte < 0,15 ng/mL/cm3 und
- einen Gleason Score < 7 zeigen und
- in nicht mehr als zwei positive Stanzen mit weniger als 50 % Tumoranteilen in der Nadelbiopsie nachweisbar sind.
Durch die Kenntnis der Tumorbiologie und durch die angemessene Abwägung aller verfügbaren Behandlungsstrategien kann der niedergelassene Arzt gemeinsam mit seinem Patienten zum wichtigen Entscheidungsträger werden. Zu Recht titelt ein Editorial mit der Frage "Prostate Cancer: are we over-diagnosing - or under-thinking?" Es schließt mit den Worten "Think more!".
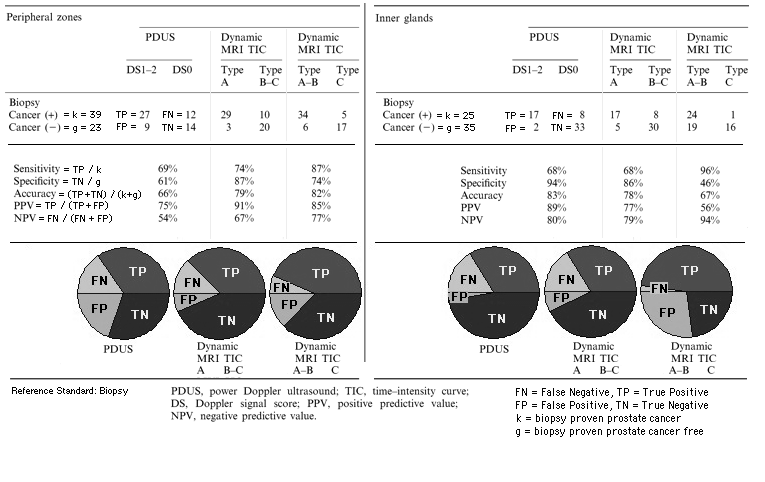
Sowohl
- transrektaler Power Doppler Ultraschall (PDUS, ultrasound machine: SSD-5500, Aloka, Tokyo, Japan, endorectal biplanar probe: convex 5 MHz and linear 7.5 MHz) als auch
- dynamische Kontrast-verstärkte Magnetresonanztomographie (DCE-MRI, 1.5 T superconducting MR system: Gyroscan Intera, Philips Medical Systems, Best, The Netherlands)
kann in der peripheren Zone verwendet werden, um Hypervascularität (stärkere Durchblutung) in vielen Prostata-Karzinomen nachzuweisen. DCE-MRI war statistisch signifikant mehr sensitiv als PDUS beim Sichtbarmachen von Prostata-Karzinomen ohne Verlust an Spezifität (Ito et al. 2003, im Cache).
Version: 17.August 2012
Address of this page
Home
Joachim Gruber


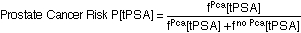

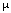 ,
,  ]
]